ņä£ ļĪĀ
ĒśłĻ┤Ćļé┤ ļ”╝Ēöäņóģ(intravascular lymphomatosis, IL)ņØĆ ņØ╝ļ░śņĀüņ£╝ļĪ£ BņäĖĒżĻ│äĒåĄņØś ļ╣äĒśĖņ¦ĆĒé©ļ”╝Ēöäņóģņ£╝ļĪ£, ņåīĒśłĻ┤Ć ļé┤Ļ░ĢņŚÉņä£ ņ”ØņŗØĒĢśļŖö ĒŖ╣ņ¦ĢņØä ļ│┤ņØĖļŗż. ĒśłĻ┤Ćļé┤ ļ”╝ĒöäņóģņØĆ ņĀäņŗĀņä▒ ļ”╝Ēöäņóģ ņŚåņØ┤ ņżæņČöņŗĀĻ▓ĮĻ│äņŚÉ ļ░£ņāØĒĢśņŚ¼ ņ×äņāüņĀüņ£╝ļĪ£ ļŗżņ¢æĒĢ£ ņŗĀĻ▓ĮĒĢÖņĀü ņ”ØņāüĻ│╝ ļćīņśüņāü ņåīĻ▓¼ņØä ļ│┤ņØ┤ĻĖ░ņŚÉ, ņĪ░ņ¦üĻ▓Ćņé¼ ņŚåņØ┤ ĒÖĢņ¦äĒĢśĻĖ░ļŖö ņ¢┤ļĀĄļŗż. ņĀĆņ×ÉļōżņØĆ ņČ£Ēśłņä▒ ļćīļ│æļ│ĆņØä ļÅÖļ░śĒĢ£ ĒśłĻ┤Ćļé┤ ļ”╝Ēöäņóģ 1ņśłļź╝ Ļ▓ĮĒŚśĒĢśņŚ¼ ņØ┤ļź╝ ļ│┤Ļ│Ā ĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ņ”Ø ļĪĆ
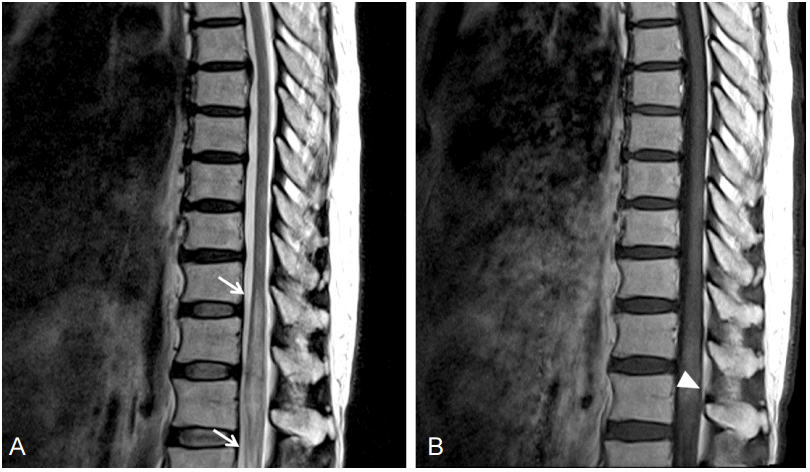
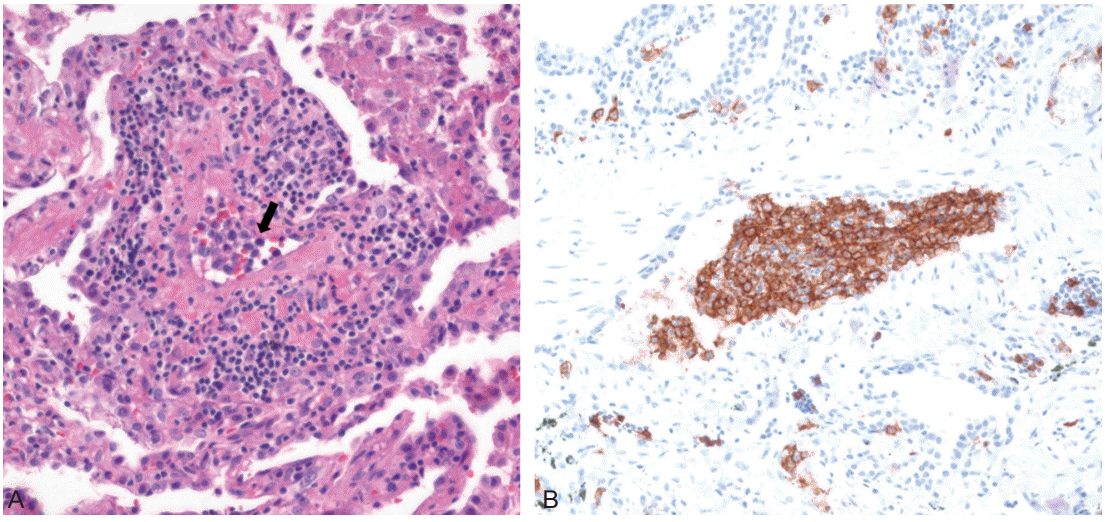
ĒÅēņåī Ļ▒┤Ļ░ĢĒ¢łļŹś 53ņäĖ ņŚ¼ņ×ÉĻ░Ć ļé┤ņøÉ 2ņŻ╝ ņĀäļČĆĒä░ ļ░£ņāØĒĢśņŚ¼ ņ¦äĒ¢ēĒĢśļŖö ņ¢æĒĢśņ¦Ć ņ£äņĢĮņØä ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ļÅÖļ░śņ”Øņāüņ£╝ļĪ£ ĒĢśņ¦ĆņØś Ļ░ÉĻ░üņĀĆĒĢś ļ░Å ļ░░ļć©ņןņĢĀĻ░Ć ņ׳ņŚłļŗż. ļŗ╣ņŗ£ ĒÖ£ļĀźņ¦ĢĒøäļŖö ņĀĢņāüņØ┤ņŚłĻ│Ā, ņØ┤ĒĢÖņĀü Ļ▓Ćņé¼ņŚÉņä£ ļ│ĄņłśĻ░Ć ņ׳ņŚłņ£╝ļ®░, ļ”╝ĒöäņĀłļ╣äļīĆ ņåīĻ▓¼ņØĆ ņŚåņŚłļŗż. ņŗĀĻ▓ĮĒĢÖņĀü Ļ▓Ćņé¼ņŚÉņä£ ņ¢æ ĒĢśņ¦ĆņŚÉ Medical Research Council(MRC) grade 2ņØś ĻĘ╝ļĀźņĀĆĒĢś ļ░Å ņÜöņČö 1ļ▓ł Ēö╝ļČĆļČäņĀł ņØ┤ĒĢśļĪ£ Ļ░ÉĻ░ü ņĀĆĒĢśĻ░Ć ņ׳ņŚłļŗż. ĒāĆņøÉņŚÉņä£ ļćīņÖĆ ņ▓ÖņłśņØś ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņØä ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░ ļŗżļ░£ņä▒ ļīĆļćī ņČ£Ēśł ļ░Å ņ▓Öņłś T10-L1ņŚÉ ļČĆļČäņĀüņ£╝ļĪ£ ņĪ░ņśü ņ”ØĻ░ĢļÉśļŖö ļ│æļ│ĆņØ┤ ļ░£Ļ▓¼ļÉśņŚłļŗż(Figs. 1, 2). ļŗ╣ņŗ£ ĒÖśņ×ÉļŖö ņ▓ÖņłśņŚ╝ņ£╝ļĪ£ ņ¦äļŗ©ļÉśņ¢┤ ņŖżĒģīļĪ£ņØ┤ļō£ Ēł¼ņŚ¼ļ░øņĢśĻ│Ā ņ¢æĒĢśņ¦Ć ņ£äņĢĮņØĆ MRC grade 4ļĪ£ ĒśĖņĀäļÉ£ ņāüĒā£ļĪ£ ņĀäņøÉļÉśņŚłļŗż. ļ│ĖņøÉņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ĒśłņĢĪĒĢÖņĀü Ļ▓Ćņé¼ņŚÉņä£ ļ░▒ĒśłĻĄ¼ 5,630/╬╝L, ĒŚżļ¬©ĻĖĆļĪ£ļ╣ł 10.3 g/dL, ĒśłņåīĒīÉ 107,000/╬╝LņśĆņ£╝ļ®░ ļ¦Éņ┤łĒśłņĢĪļÅäļ¦ÉĻ▓Ćņé¼ņŚÉņä£ ņĢģņä▒ņäĖĒżļéś ļ╣äņĀĢĒśĢ ņäĖĒżļŖö ņŚåņŚłļŗż. ĒØēļČĆ X-rayņŚÉņä£ Ļ│ĄļÅÖņä▒ ļ│æļ│ĆņØ┤ Ļ┤Ćņ░░ļÉśņ¢┤ Ļ▓ĮĒö╝ ņäĖņ╣© ĒØĪņØĖ ņłĀņØä ņŗ£Ē¢ēĒĢśņśĆĻ│Ā, ņĪ░ņ¦üĻ▓Ćņé¼ņŚÉņä£ ļ¦īņä▒ņŚ╝ņ”Ø ļ░Å ņä¼ņ£ĀĒÖö ņåīĻ▓¼ņØ┤ ļ│┤ņśĆļŗż. ļćī, ņ▓Öņłś, ĒÅÉļź╝ ņ╣©ļ▓öĒĢśļŖö ĒśłĻ┤ĆņŚ╝ Ēś╣ņØĆ Ēī© Ēśłņä▒ ņāēņĀäņ£╝ļĪ£ ņØĖĒĢ£ Ļ▓Įņāē ļ░Å ņČ£Ēśłņä▒ ļ│ĆĒÖöĻ░Ć ņØśņŗ¼ļÉśņ¢┤ ņČöĻ░ĆņĀüņØĖ Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. ļćīņ▓ÖņłśņĢĪĻ▓Ćņé¼ņŚÉņä£ ņāēĻ╣öņØĆ ĒÖ®ņāēļ│Ćņä▒ņØä ļ│┤ņśĆĻ│Ā ņĢĢļĀź 15 mmH2O, ļ░▒ĒśłĻĄ¼ 8/╬╝L (polymorphonuclear neutrophil 39%, lymphocyte 34%, others 27%) ņĀüĒśłĻĄ¼ 12,050/╬╝L, ļŗ©ļ░▒ņ¦ł 40.4 mg/dL, ņ▓ÖņłśņĢĪļŗ╣ 75 mg/dL, Ēśłļŗ╣ 142 mg/dLņØ┤ļ®░ ņäĖĒżĒĢÖņĀü Ļ▓Ćņé¼ņŚÉņä£ ņĢģņä▒ņäĖĒżļŖö ņŚåņ¢┤ ļćī ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņŚÉņä£ ļ│┤ņØĖ ņČ£ĒśłņåīĻ▓¼ņØĆ ļ│┤ņØ┤ļéś ņŚ╝ņ”ØņØĆ ņŚåļŗżĻ│Ā ĒīÉļŗ©ĒĢśņśĆļŗż. ņ×ÉĻ░ĆĒĢŁņ▓┤Ļ▓Ćņé¼ņŚÉņä£ fluorescent antinuclear antibody (FANA) ņĢĮ ņ¢æņä▒ņ£╝ļĪ£ ĒÖĢņØĖļÉśņŚłņ£╝ļ®░ Ēö╝ļČĆņĪ░ņ¦üĻ▓Ćņé¼ņŚÉņä£ ĒśłĻ┤ĆņŻ╝ņ£ä ļ”╝ĒöäĻĄ¼ ņ╣©ņ£żņØ┤ ĒÖĢņØĖļÉśņŚłļŗż. ņØ┤Ēøä ņ×ÉĻ░Ćļ®┤ņŚŁ ņ¦łĒÖśņŚÉ ļÅÖļ░śļÉ£ ĒśłĻ┤ĆņŚ╝ņŚÉ ņżĆĒĢśņŚ¼ ņŖżĒģīļĪ£ņØ┤ļō£ Ēł¼ņŚ¼ ņŗ£ņ×æĒĢśņŚ¼ ņ£Āņ¦ĆĒĢśļŹś ņżæ, 3ņŻ╝ ĒøäļČĆĒä░ ļ░£ņŚ┤ņØ┤ ņ׳Ļ│Ā ĒĢśņ¦Ć ņ£äņĢĮņØ┤ ņ¦äĒ¢ēĒĢśņśĆņ£╝ļ®░ ņĀäņŗĀļ░£ņ×æņØ┤ ļ░£ņāØĒĢśņśĆļŗż. ņČöņĀüĻ┤Ćņ░░ĒĢ£ ļćī ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņŚÉņä£ ņČ£ĒśłņØ┤ ņ”ØĻ░ĆĒĢśņśĆņ£╝ļ®░, ļćīĒīīĻ▓Ćņé¼ņŚÉņä£ Ļ░äņ¦ł ĒīīĻ░Ć ļ│┤ņśĆļŗż. ļćīņ▓ÖņłśņĢĪĻ▓Ćņé¼ņŚÉņä£ ņĢĢļĀź 17 mmH2O, ļ░▒ĒśłĻĄ¼ 6/╬╝L (polymorphonuclear neutrophil 4%, lymphocyte 30%, others 66%), ņĀüĒśłĻĄ¼ 0/╬╝L ļŗ©ļ░▒ņ¦ł 45.6 mg/dL, ņ▓ÖņłśņĢĪļŗ╣ 83 mg/dL, Ēśłļŗ╣ 141 mg/dLņ£╝ļĪ£ ņśżĒ׳ļĀż ĒśĖņĀäļÉ£ ņåīĻ▓¼ņØä ļ│┤ņśĆļŗż. ĒØēļČĆ ņĀäņé░ĒÖöļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ ĻĖ░Ļ┤Ćņ¦Ć ĒśłĻ┤ĆņØä ļö░ļØ╝ ļ░śņĀÉĒśĢ ņĀ¢ļ╣øņ£Āļ”¼Ēś╝ĒāüĒÖöņØ┤ ļ│┤ņśĆļŗż. ņØ┤ņŚÉ ĻĖ░ņĪ┤ņØś ĒśłĻ┤ĆņŚ╝ņØ┤ ņĢģĒÖöļÉ£ Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ļÉśņ¢┤ Ļ│Ā ņÜ®ļ¤ē ņŖżĒģīļĪ£ņØ┤ļō£ ļ░Å azathioprineņØä Ēł¼ņŚ¼ĒĢśņśĆņ£╝ļéś ĒśłņåīĒīÉ Ļ░Éņåīņ”Ø ļ░Å ļ╣łĒśłņØ┤ ļ░£ņāØĒĢśņŚ¼ ņĢĮļ¼╝ Ēł¼ņŚ¼ļź╝ ņżæļŗ©ĒĢśņśĆļŗż. ņ£äņĢĮņ”ØņāüņØĆ MRC grade 1ņ£╝ļĪ£ ņĢģĒÖöļÉśņŚłņ£╝ļ®░, ņ×¼ņŗ£Ē¢ēĒĢ£ ļćīņĀäņé░ĒÖöļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ ļ│æļ│Ć Ēü¼ĻĖ░Ļ░Ć ņ”ØĻ░ĆļÉśņ¢┤ ņ׳ņŚłļŗż. ļćīņĪ░ņ¦üĻ▓Ćņé¼ļź╝ Ļ│ĀļĀżĒĢśņśĆņ£╝ļéś ĒÖśņ×É ņĀäņŗĀņāüĒā£Ļ░Ć ņóŗņ¦Ć ļ¬╗ĒĢśņŚ¼ ĒÅÉņĪ░ņ¦üĻ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░ ĒśłĻ┤Ćļé┤ ļ”╝Ēöäņóģ ņåīĻ▓¼ņØ┤ ĒÖĢņØĖļÉśņŚłļŗż(Fig. 3). ņ¢æņĀäņ×Éļ░®ņČ£ļŗ©ņĖĄņ┤¼ņśü(positron emission tomography)ņŚÉņä£ ĒÅÉ, ļćīņŚÉ ņäŁņĘ©Ļ░Ć ņ”ØĻ░ĆļÉśņ¢┤ ņ׳ņŚłļŗż. ļ│ĄĒĢ®ĒĢŁņĢöņÜöļ▓Ģ R-CHOP (rituximab, cyclophosphamide, hydroxydaunorubicin, Vincristine, prednisone) ņ╣śļŻīļź╝ ņŗ£ņ×æĒĢśņśĆņ£╝ļéś ĒśĖņżæĻĄ¼Ļ░Éņåī ņ”Ø ļ░Å Ēī©Ēśłņä▒ ņć╝Ēü¼ļĪ£ ņé¼ļ¦ØĒĢśņśĆļŗż.
Ļ│Ā ņ░░
ļ│Ė ņ”ØļĪĆļŖö ĒśłĻ┤Ćļé┤ ļ”╝ĒöäņóģņŚÉ ļīĆĒĢ£ ĻĄŁļé┤ļ│┤Ļ│ĀņÖĆ ļŗ¼ļ”¼ ļ░▒ņ¦ł ļ│æļ│ĆņØ┤ ņĢäļŗī Ēö╝ņ¦ł ļ│æļ│ĆņØ┤ ņŻ╝ņśĆņ£╝ļ®░ ļćīņČ£Ēśł ņåīĻ▓¼ņØä ļ│┤ņśĆļŗż. ņ┤łĻĖ░ ļćī ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņŚÉņä£ ņĪ░ņśüņ”ØĻ░ĢņØ┤ ļÉśņ¦Ć ņĢŖĻ│Ā T2 Ļ░ĢņĪ░ņśüņāüņŚÉņä£ Ļ│ĀņŗĀĒśĖ Ļ░ĢļÅäļź╝ ļ│┤ņØ┤ļŖö ļŗżļ░£ņä▒ ļ│æļ│Ćņ£╝ļĪ£ ņŗ£ņ×æĒĢ┤ņä£ ņČöņĀüĻ▓Ćņé¼ņŚÉņä£ ņČ£Ēśłņä▒ ļ│æļ│ĆņØ┤ ņāłļĪŁĻ▓ī ņāØĻĖ░Ļ│Ā ļ│æļ│Ć ļé┤ļČĆļ┐Éļ¦ī ņĢäļŗłļØ╝ Ēö╝ņ¦łņŚÉ ņČ£ĒśłļĪ£ ņØĖĒĢ£ ĒŚżļ¬©ņŗ£ļŹ░ļ”░ ņ╣©ņ░® ņåīĻ▓¼ņØ┤ ļ│┤ņśĆļŗż.
ĻĄŁļé┤ņŚÉņä£ ļ│┤Ļ│ĀļÉ£ ĒśłĻ┤Ćļé┤ ļ”╝ĒöäņóģņØĆ ļ»ĖņĢĮĒĢśĻ▓ī ņĪ░ņśüļÉśĻ│Ā Ļ▓ĮĻ│äĻ░Ć ļČłļČäļ¬ģĒĢśļ®░ T2 Ļ░ĢņĪ░ņśüņāüņŚÉņä£ Ļ│ĀņŗĀĒśĖĻ░ĢļÅäļź╝ ļ│┤ņØ┤ļ®┤ņä£ ņŻ╝ļĪ£ ļ░▒ņ¦łņŚÉ ņ£äņ╣śĒĢśļŖö ļ│æļ│Ćņ£╝ļĪ£ ļ░£ĒśäļÉśņ¢┤ ņĢäĻĖēņä▒ Ēö╝ņ¦łĒĢśĻ▓Įņāē Ēś╣ņØĆ ĻĄŁņåīņä▒ ļćīņŚ╝ņ£╝ļĪ£ ņ¦äļŗ©ļÉśņŚłļŗżĻ░Ć ĻĖēĻ▓®ĒĢ£ ņ”ØņāüņĢģĒÖö ļ░Å LDH ņ”ØĻ░Ć, ļ╣łĒśł ņåīĻ▓¼ ļō▒ņ£╝ļĪ£ ņĢģņä▒ņóģņ¢æņØ┤ ņØśņŗ¼ļÉśņ¢┤ ņĪ░ņ¦üĻ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ ņ¦äļŗ©ļÉśņŚłļŗż[1]. ļŗżļźĖ ņ”ØļĪĆņŚÉņä£ļŖö Ēö╝ņ¦łĒĢś ļ░▒ņ¦ł, ņŗ¼ļČĆ ļ░▒ņ¦ł, ļćīļ¤ē ļō▒ ņŚ¼ļ¤¼ ļČĆņ£ä T2 Ļ░ĢņĪ░ņśüņāüņŚÉņä£ Ļ│ĀņŗĀĒśĖĻ░ĢļÅäļź╝ ļ│┤ņØ┤ļ®░ ņĪ░ņśü ņ”ØĻ░ĢņØ┤ ļÉśļŖö ņåīĻ▓¼ņ£╝ļĪ£ Ēāłņłśņ┤łņä▒ņ¦łĒÖśņ£╝ļĪ£ ņ¦äļŗ©ļÉśņ¢┤ ņŖżĒģīļĪ£ņØ┤ļō£ ņé¼ņÜ® Ēøä ņØ╝ņŗ£ņĀü ĒśĖņĀäņØä ļ│┤ņśĆļŗżĻ░Ć ļŗżņŗ£ ņĢģĒÖöļÉśņ¢┤ ļČĆĻ▓ĆņØä ĒåĄĒĢ┤ ņ¦äļŗ©ļÉśņŚłļŗż[2].
ĒśłĻ┤Ćļé┤ ļ”╝ĒöäņóģņØĆ ļ╣äĒśĖņ¦ĆĒé©ļ”╝ĒöäņóģņØś ļ¦żņÜ░ ĒؼĻĘĆĒĢśĻ│Ā Ļ│ĄĻ▓®ņĀüņØĖ ĒśĢĒā£ļĪ£, ņ×æņØĆ ĒśłĻ┤Ć ļé┤Ļ░ĢņØś ņĢģņä▒ņäĖĒż ņ”ØņŗØņØä ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĒĢśļ®░ ņŻ╝ļĪ£ ņżæņČöņŗĀĻ▓ĮĻ│äņÖĆ Ēö╝ļČĆņŚÉ ļ░£ņāØĒĢ£ļŗż[3]. ņ×äņāüņåīĻ▓¼ņØĆ ņŻ╝ļĪ£ ĒśłĻ┤Ć ĒÅÉņāēņ£╝ļĪ£ ņØĖĒĢ£ ņ”Øņāüņ£╝ļĪ£, 75%-85%ļŖö ņżæņČöņŗĀĻ▓ĮĻ│äļź╝ ņ╣©ļ▓öĒĢśļ®░ ņØ┤ ņżæ 90%ļŖö ļŗżļ░£ņä▒ ļćīņĪĖņżæ ņ¢æ ņ”Øņāü(76%), ņ╣śļ¦ż(50%), ņĢäĻĖēņä▒ ļćī ļ│æņ”Ø(27%), Ļ░äņ¦ł(28%) ļśÉļŖö ņ▓Öņłśļ│æņ”Ø(40%)ņ£╝ļĪ£ ļ░£ĒśäĒĢ£ļŗż[4]. ļćī ļ│æļ│ĆņØĆ ļćī ņĀäļ░śņŚÉ Ļ▒Ėņ╣£ ļŗżļ░£ņä▒ ļ│æļ│Ćņ£╝ļĪ£ ļéśĒāĆļéśļŖöļŹ░, ņŻ╝ļĪ£ Ēö╝ņ¦łĒĢś ļ░▒ņ¦ł, ņŗ¼ļČĆ ļ░▒ņ¦ł, ļćīņŗż ņŻ╝ņ£ä, ļćīļ¤ē ļō▒ ļ░▒ņ¦łņŚÉ Ļ░Ćņן ļ¦ÄņØ┤ ļČäĒżĒĢśļ®░, ļćīņżäĻĖ░, ņåīļćīņÖĆ ņ▓ÖņłśļŖö ļō£ļ¼╝Ļ▓ī ņ╣©ļ▓öļÉ£ļŗż[5]. Ļ░Ćņן ĒØöĒĢ£ ļćī ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāü ņåīĻ▓¼ņØĆ ņŗ¼ļČĆ ļ░▒ņ¦łņŚÉņä£ ļ│┤ņØ┤ļŖö T2 Ļ░ĢņĪ░ņśüņāüņŗĀĒśĖņ”ØĻ░Ć(45%)ņØ┤ļ®░, ņåī ĒśłĻ┤Ć ĒÅÉņāēņ£╝ļĪ£ ņØĖĒĢ£ ļćīĻ▓Įņāē ņ¢æ ļ│æļ│ĆņØ┤ ļŗżņØīņ£╝ļĪ£ ĒØöĒĢśņśĆļŗż(36%). ļćī ņŗżņ¦łņŚÉ ņĪ░ņśüņ”ØĻ░ĢļÉśļŖö ņóģĻ┤┤ Ēś╣ņØĆ Ļ┤æļ▓öņ£äĒĢ£ ļćīļ¦ē ņĪ░ņśü ņ”ØĻ░Ć ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśļŖö Ļ▓ĮņÜ░ļÅä ņ׳ņ£╝ļ®░, ņØ┤ļŖö ļ”╝Ēöäņóģ ņäĖĒżĻ░Ć ļćīļ¦ē ĒśłĻ┤Ćļé┤ļČĆņŚÉ ņ╣©ņ£żĒĢśĻĖ░ ļĢīļ¼ĖņØ┤ļŗż[6].
ņżæņČöņŗĀĻ▓ĮĻ│äņØś ņČ£Ēśłņä▒ ļ│æļ│Ćņ£╝ļĪ£ ļéśĒāĆļé£ Ļ▓ĮņÜ░ļĪ£ Lui ļō▒[7]ņØĆ ĒśłĻ┤Ćļé┤ ļ”╝ĒöäņóģņŚÉņä£ ļÅÖļ░śļÉ£ Ēīīņóģ ņä▒ ĒśłņĢĪņØæĻ│ĀņןņĢĀ ļ░Å ļćīņČ£Ēśł ĒÖśņ×Éļź╝ ļ│┤Ļ│ĀĒĢśņśĆņ£╝ļ®░ ņØ┤ļŖö ĒśłĻ┤Ć ļé┤ ņĪ┤ņ×¼ĒĢśļŖö ļ”╝Ēöäņóģ ņäĖĒżĻ░Ć ņ¦ĆĒśłņ▓┤Ļ│äĻĘĀĒśĢņØä ļ│ĆĒśĢņŗ£ņ╝£ ņČ£ĒśłņØä ņ£Āļ░£ĒĢ£ļŗżĻ│Ā ņäżļ¬ģĒĢśņśĆļŗż. ĻĘĖļ¤¼ļéś ņØ┤ ņ”ØļĪĆņÖĆ Ļ░ÖņØ┤ ĒśłņĢĪņØæĻ│ĀņןņĢĀņØś ļÅÖļ░ś ņŚåņØ┤ ņČ£Ēśłņä▒ ļ│æļ│ĆņØ┤ ņŻ╝ļĪ£ ļéśĒāĆļé£ Ļ▓ĮņÜ░ ļ”╝Ēöäņóģ ņäĖĒżĻ░Ć ĒśłĻ┤ĆņÖĖļČĆļĪ£ ĒÖĢņןļÉśņ¢┤ ņ╣©Ēł¼ĒĢśļ®┤ņä£ ĒśłĻ┤Ćļ▓Į ņåÉņāüņØ┤ ĒÖĢņØĖļÉ£ ņ”ØļĪĆĻ░Ć ņ׳ņŚłļŗż[8]. ĻĘĖ ĻĖ░ņĀäņØ┤ ļ¬ģĒÖĢĒ׳ ļ░ØĒśĆņ¦ä ļ░öļŖö ņŚåņ£╝ļéś ņØ┤ļŖö ĒśłĻ┤Ć ļ▓ĮņØś ļé┤Ēö╝ņäĖĒżņÖĆ ļ”╝Ēöäņóģ ņäĖĒżņØś ņ¦üņĀæņĀüņØĖ ņāüĒśĖņ×æņÜ®ņŚÉ ņØśĒĢ£ ĒśłĻ┤Ćļ▓ĮņØś Ēć┤Ē¢ēņä▒, ņŚ╝ņ”Øņä▒ ļ│ĆĒÖö ļ░Å ņØ┤ļĪ£ ņØĖĒĢ£ Ļ┤┤ņé¼ļĪ£ ĒśłĻ┤Ćļ▓ĮņØ┤ ņåÉņāüļÉśņ¢┤ ļŖśņ¢┤ļéśļ®┤ņä£ ļ»ĖņäĖļÅÖļ¦źļźśļź╝ ĒśĢņä▒ĒĢ£ ļÆż Ļ▓░ĻĄŁ ņČ£ĒśłļÉśĻ▒░ļéś, ņØ┤ņÖĆ ļŹöļČłņ¢┤ ĒśłĻ┤Ć ļé┤ņØś ļ”╝Ēöäņóģ ņäĖĒżĻ░Ć ļé┤Ēö╝ņäĖĒżņØś ĻĄŁņåīņĀü ņ¦ĆĒśłĻĘĀĒśĢņØä Ļ╣©ļ£©ļĀż ņČ£ĒśłņØ┤ ļ░£ņāØĒ¢łņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗż[9].
ļ│Ė ņ”ØļĪĆņÖĆ Ļ░ÖņØ┤, ņ¦äĒ¢ēĒĢśļŖö ņŗĀĻ▓ĮĻ│ä ņ╣©ļ▓öņ”ØņāüņØä ļ│┤ņØ┤ļ®┤ņä£ ņČ£Ēśłņä▒ ļćī ļ│æļ│Ć, ĒŖ╣Ē׳ Ēö╝ņ¦łņØś ņČ£Ēśłņä▒ ļ│æļ│ĆņØ┤ ņ”ØĻ░ĆĒĢśļŖö ļćīņśüņāü ņåīĻ▓¼ņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░ņŚÉņä£ ĒśłĻ┤Ćļé┤ ļ”╝ĒöäņóģņØä ņØśņŗ¼ĒĢ┤ ļ│╝ļ¦īĒĢśļŗż. ĒŖ╣Ē׳ ĒśłĻ┤ĆņŚ╝ ņØśņŗ¼ĒĢśņŚÉ ņŖżĒģīļĪ£ņØ┤ļō£ ņ╣śļŻī ņŗ£ ļČĆņĀüņĀłĒĢ£ ņ╣śļŻīļ░śņØæņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░ ĒśłĻ┤Ćļé┤ ļ”╝Ēöäņóģ Ļ░ĆļŖźņä▒ņØ┤ ņ׳ņ£╝ļ»ĆļĪ£ ņ¦äļŗ©ņØä ņ£äĒĢ£ Ēö╝ļČĆ ļ░Å ļŗżļźĖ ļé┤ļČĆņןĻĖ░ņŚÉ ļīĆĒĢ£ ņ¦äņ░░ ļ░Å Ļ▓Ćņé¼ļź╝ Ļ│ĀļĀżĒĢ┤ņĢ╝ ĒĢ£ļŗż.